Em agosto de 2025, o apresentador Fausto Silva foi submetido a um transplante de fígado. Esse foi o quarto transplante realizado por ele em apenas dois anos. Anteriormente, ele havia recebido um coração em agosto de 2023, um rim em fevereiro de 2024 e, no início de agosto desse ano, passou por um retransplante renal. Embora seja uma figura pública nacionalmente conhecida e com fortuna estimada de 1 bilhão de reais, nada disso favoreceu seu lugar na fila do transplante. Isso porque o Brasil tem o maior programa público de transplante de órgãos, tecidos e células do mundo, através do Sistema Único de Saúde (SUS), responsável pelo financiamento de cerca de 95% dos transplantes no país, de acordo com o Ministério da Saúde.
Ao contrário de países como os EUA, em que a doação de órgãos é paga pelo próprio paciente ou por seguros de saúde, no Brasil, todo o processo é realizado pelo Governo Federal, gratuitamente, por meio do Sistema Nacional de Transplantes (SNT). A entidade é responsável pela regulamentação, controle e monitoramento dos processos de doação, captação e distribuição de órgãos. Por meio da rede pública, podem ser realizados transplantes de coração, pâncreas, fígado, pulmão, rim, medula óssea e tecidos. Além disso, o SUS fornece aos pacientes exames preparatórios, cirurgia, acompanhamento e medicamentos pós transplante.
Um levantamento feito pelo Ministério da Saúde em 2023 aponta que mais de 45 mil pessoas aguardam na fila de espera por um órgão, sendo mais de 93% delas à procura de um rim. Em novembro de 2023, o Governo Federal sancionou a Lei 14.722/2023, que institui a Política Nacional de Conscientização e Incentivo à Doação e Transplante de Órgãos e Tecidos. Essa medida impõe que a União, estados e municípios realizem campanhas educativas, atividades escolares e capacitação de profissionais, com intensificação de ações na última semana de setembro de cada ano, mês dedicado ao incentivo da doação de órgãos no país.
Segundo Cristiano Xavier Lima, professor do Departamento de Cirurgia da Faculdade de Medicina da UFMG e cirurgião na área há 30 anos, a educação social é determinante para que as políticas públicas avancem, já que o tema ainda representa um tabu social: “Debater sobre morte encefálica e doação de órgãos é primordial na educação de jovens e adultos. Assim, quando um projeto de lei for criado, a sociedade já terá amadurecimento sobre o tema. A legislação, nesse caso, apenas reforçaria algo que já foi aceito socialmente.”
Entre os pacientes à espera por um transplante de córnea, o jornalista Adilson Fernandes, de 69 anos, enfrentou uma longa jornada enquanto aguardava na fila em Belo Horizonte. “Meu número parecia aumentar em vez de diminuir”, conta ele, que chegou à posição 2.500 no sistema estadual de transplantes.
Adilson explica que a alta demanda por córneas e a baixa oferta de doadores dificultaram o andamento da fila.
“Faltava clareza sobre quando seria minha vez, e isso me fez buscar outras alternativas”. – Adilson Fernandes, jornalista
A partir daí, ele procurou o Banco de Olhos de Sorocaba (BOS), referência nacional no setor, onde conseguiu se cadastrar em uma fila com menor demanda. Ele ainda aguarda o procedimento, mas acredita que a mudança pode acelerar sua chance de receber o transplante.
O cirurgião Cristiano Xavier explica que, em alguns casos, os pacientes optam por realizar o transplante em locais em que a fila de espera é menor, como em algumas regionais de São Paulo e nos estados da Região Sul do país: “O receptor de órgãos tem a liberdade de escolher em qual estado será listado. Ele possui uma inscrição única e pode acompanhar o sistema, optando por regiões em que a doação acontece mais rapidamente. O governo busca incentivar que todas as regiões do país tenham capacidade de realizar todos os tipos de transplantes, para evitar essa migração”
Como o governo promove a doação?

Crédito: Governo Federal
Quem precisa de um órgão é cadastrado em uma lista nacional de espera, definida pela Central de Transplantes da Secretaria de Saúde de cada estado e controlada pelo Sistema Nacional de Transplantes (SNT). Vários fatores são considerados na ordem de prioridade: localização, compatibilidade ou gravidade e tempo de fila.
Atualmente há duas formas de se tornar doador de órgãos no Brasil: por meio da nova carteira de identidade e da autorização eletrônica para doação de órgãos. Com a nova carteira de identidade, é possível identificar o indivíduo como doador de órgãos após a morte, além de constar o tipo sanguíneo (A, B ou O) e fator RH (positivo ou negativo). Já a autorização eletrônica consiste no preenchimento digital e gratuito de uma declaração oficial.
Além disso, existem critérios distintos para doadores vivos e falecidos. No caso de doadores vivos, podem ser cedidos um dos rins, parte dos pulmões, fígado ou médula óssea para familiares até o quarto grau. Para não parentes, é necessário autorização judicial. Por outro lado, no caso de doadores falecidos, o procedimento só pode ocorrer após a confirmação da morte encefálica e a autorização familiar.
A legislação brasileira, no entanto, ainda exige a autorização da família mesmo que o doador tenha manifestado em vida sua intenção de doar. Isso deve mudar com a reforma do Código Civil em tramitação no Congresso. Aprovado pela comissão de juristas que o elaborou, propõe que a autorização familiar deixe de ser necessária caso o doador tenha registrado sua vontade formalmente, por meio de documento reconhecido.
Silvana Miranda, médica nefrologista da Santa Casa BH que atua principalmente com transplantes renais, explica que o primeiro critério avaliado para garantir a compatibilidade biológica entre doador e receptor é o grupo sanguíneo. No caso de doadores vivos, a compatibilidade é verificada de forma semelhante à de uma doação de sangue. Já para doadores falecidos, exige-se a compatibilidade exata do grupo sanguíneo (ABO). Ou seja, um doador do grupo A só pode doar para receptores do grupo A, e assim por diante.
Segundo Silvana Miranda, essa exigência tem como objetivo garantir justiça no processo de distribuição de órgãos. “Por exemplo, o grupo O é doador universal, mas só pode receber de O. Então, se eu sou receptora do grupo O, vou concorrer com pacientes de outros grupos que têm mais opções de doadores. Isso seria injusto. Por isso, no caso de doadores falecidos, exigimos compatibilidade exata no ABO”, afirma.
O jornalista Adilson Fernandes, citado anteriormente na reportagem, defende a necessidade de campanhas mais efetivas de conscientização sobre a doação de órgãos. Ele acredita que o transplante tem se tornado um procedimento cada vez mais seguro com os avanços tecnológicos. “O problema maior é a burocracia e a falta de clareza sobre a fila de espera. Muita gente desiste ou morre sem conseguir”, afirma.Para ele, a falta de informação é uma barreira decisiva: “Falta incentivo. Sempre que posso, compartilho o contato do BOS (Banco de Olhos de Sorocaba), local onde vou fazer o transplante, com quem precisa, porque sei o quanto essa informação pode transformar vidas”.
Passar pelo transplante e lidar com o pós: como funciona o cuidado integral
“Quando ouvi que precisaria de um transplante, senti um frio na espinha. Hoje, compartilho essa informação para ajudar outros.” – Adilson Fernandes, jornalista transplantado de córnea
Dáglia Sena, mestre em Ciências da Saúde, especialista em Psicopatologia e em Psicologia Hospitalar, atua há 10 anos como psicóloga no setor de transplantes de órgãos sólidos – fígado, coração e rins na Santa Casa BH. Ela explica que o cuidado com os doadores envolve três etapas: avaliação pré-transplante, acompanhamento durante a internação e, posteriormente, acompanhamento ambulatorial.
Na primeira etapa, é analisado o estado psicológico do paciente e o quanto ele se sente apto para realizar o transplante de órgãos. “A avaliação pré-transplante tem como objetivo verificar se o paciente está psicologicamente preparado para passar pelo processo. Avaliamos se ele deseja realmente fazer o transplante, o quanto compreende sobre sua doença, sobre o procedimento e seus riscos. Também investigamos o histórico psiquiátrico do paciente e da família, presença de suporte psicossocial, quadros de ansiedade ou depressão, e, principalmente, a adesão ao tratamento médico”.
Ao longo do processo de internação e após a alta hospitalar, os atendimentos costumam ser feitos mediante demanda ou quando a equipe identifica alguma necessidade específica. Essas etapas são feitas com a presença de uma equipe multidisciplinar, que pode ser composta por médicos, fisioterapeutas, nutricionistas, assistentes sociais, além do próprio psicólogo.
O pós transplante também é acompanhado do uso de imunosupressores para prevenir a rejeição do novo órgão pelo corpo do paciente. Os imunossupressores são responsáveis pela diminuição da resposta do sistema imunológico, que pode reconhecer o órgão transplantado como um corpo estranho e atacá-lo.
“Cada atendimento é registrado, mas não há continuidade garantida com o mesmo profissional, já que o atendimento hospitalar é diferente da psicoterapia em consultório. Trabalhamos sempre com foco nas questões emocionais relacionadas ao adoecimento e ao tratamento.” – Dáglia Sena
Daniela Gomes, 32 anos, natural de São Francisco (MG) e moradora de Unaí, compartilhou com nossa equipe o relato sobre o diagnóstico que a levou a passar por um transplante de coração. A situação surgiu de forma inesperada, logo após o nascimento de sua filha. “Desenvolvi uma insuficiência cardíaca no pós-parto. Sentia muito mal-estar, vomitava e nada permanecia no estômago. A princípio, pensaram que fosse depressão pós-parto. Foram 40 dias até descobrirem que o problema era no coração”, lembra Daniela.
A paciente foi diagnosticada com cardiomiopatia e, após meses de tratamento, descobriu também que era portadora da Doença de Chagas, até então inativa. O parasita, porém, se reativou com a fragilidade do coração. “Durante cinco anos, passei por vários médicos e tomei várias medicações. Em 2023, minha situação se agravou. Tive retenção de líquidos, passei por três internações. Minha fração de ejeção, que deveria ser 55% , havia caído para 23%.”
Gomes entrou como prioridade máxima na fila do transplante. A equipe médica recusou o primeiro coração disponível por não estar em boas condições, mas, dias depois, um novo órgão apareceu. “Quando me disseram que meu novo coração estava chegando, foi um misto de emoção e alívio. O coração veio de Ipatinga. Fui para a cirurgia e, graças a Deus, correu tudo bem.”
Hoje, cerca de um ano e meio após a cirurgia, a paciente afirma viver uma nova vida: “Antes do transplante, escovar os dentes ou vestir uma blusa era exaustivo. Hoje eu corro na rua, faço exercícios. É uma mudança de vida completa. O transplante me deu qualidade de vida, liberdade.”

Crédito: Arquivo pessoal de Daniela Gomes
Preservação do órgão
Para que seja realizado um transplante de um órgão, são necessários diversos cuidados desde a captação até a chegada ao receptor. O processo começa após o diagnóstico de morte encefálica do paciente doador, confirmado por uma equipe médica seguindo protocolos rígidos. Nesse momento, inicia-se a preparação para a retirada dos órgãos viáveis.
Após a retirada, cada órgão é imediatamente lavado com soluções especiais de preservação, que reduzem o metabolismo celular e minimizam danos causados pela falta de oxigênio. Em seguida, o órgão é colocado em recipientes estéreis e submetido à refrigeração controlada, geralmente em torno de 4 °C, utilizando gelo estéril ao redor do recipiente. Essa refrigeração é fundamental porque diminui a atividade metabólica dos tecidos, retardando o processo de degradação celular e garantindo que o órgão mantenha suas funções até o transplante.
A médica Silvana Miranda destaca a importância da agilidade dessa etapa para garantir a viabilidade do transplante: “Para manter as células vivas e funcionantes, o órgão é imediatamente refrigerado após a retirada, colocado em uma caixa especial e transportado da forma mais rápida possível até o hospital do receptor. Por isso, hoje contamos bastante com o apoio de companhias aéreas e transportes aéreos, que agilizam o deslocamento e garantem que o órgão chegue em tempo hábil para o transplante.”
O cirurgião e professor da UFMG, Cristiano Xavier ainda cita a diferença no tempo de conservação de alguns órgãos, o que torna a operação de transporte uma verdadeira “corrida contra o tempo”. “Devido às dimensões continentais do Brasil, deslocar um órgão do Norte para o Sul é mais difícil. Há limitações relacionadas ao tempo de conservação e aos custos de transporte, apesar de existir convênio com companhias aéreas para transporte em voos regulares. Alguns órgãos, como pulmões e coração, só podem ser preservados por cerca de 3 horas. Outros permitem prazos maiores: de horas a dias, e no caso da córnea, até meses. Em países da Europa, já há sistemas de bombas que aumentam significativamente o tempo de conservação, permitindo transferências mais longas.”
Desafios e perspectivas da doação
Questões religiosas, familiares ou até problemas de tratamento hospitalar representam algumas das barreiras que o processo de doação de órgãos ainda enfrenta no Brasil. Um estudo realizado pelo Registro internacional de Doação e Transplantes de Órgãos em 2023 aponta que o Brasil possui aproximadamente 18,65 doadores falecidos por milhão de habitantes (pmp), valor abaixo de países como Espanha (49,38 pmp), Estados Unidos (48,04 pmp), Portugal (36,93 pmp), Bélgica (35,81 pmp) e Croácia (29,00 pmp).
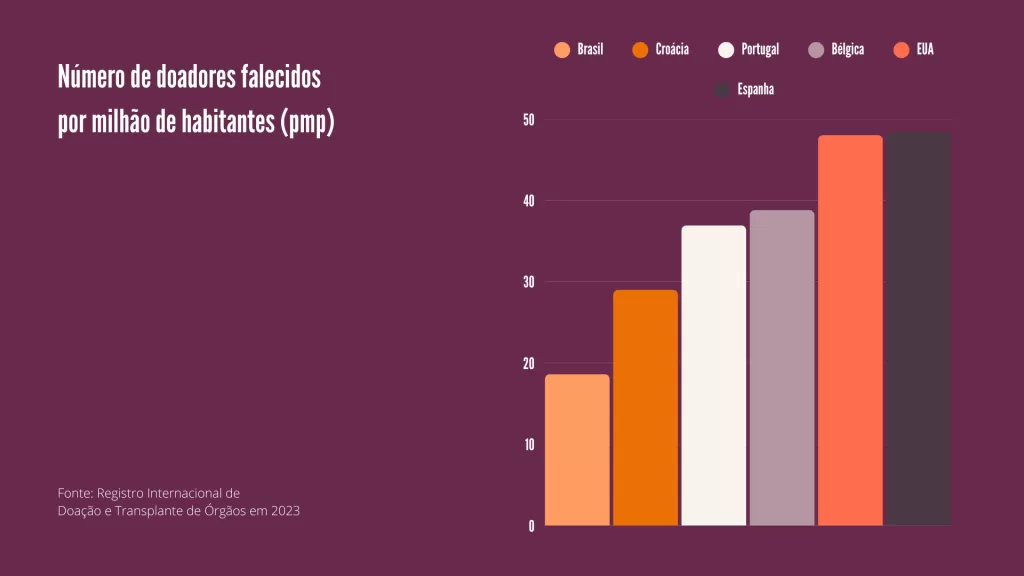
Crédito: Registro Internacional de Doação e Transplante de Órgãos
Apesar dos avanços legislativos, o Brasil ainda enfrenta desafios na conscientização da população sobre a importância da doação. Segundo o Ministério da Saúde, mais de 40% das famílias ainda se recusam a autorizar a doação de órgãos de entes falecidos. Essa taxa compromete a efetividade do sistema e impacta diretamente na fila de espera, que ultrapassa 35 mil pessoas em todo o país, segundo dados de 2025.
Questões religiosas
A religião também desempenha papel significativo na decisão de famílias e indivíduos sobre a doação de órgãos. Muitas pessoas acreditam que determinadas religiões e princípios espirituais podem influenciar o corpo após a morte, gerando dúvidas ou receios sobre a prática.
Marcos Alberto Ferreira, palestrante e estudioso da doutrina espírita, explica que a doação de órgãos é vista como um gesto de amor e solidariedade. “A doação de órgãos é um ato nobre e fraterno, desde que respeite o princípio do livre-arbítrio. O corpo é apenas um veículo temporário do espírito, e a doação pode salvar vidas sem comprometer a evolução espiritual do doador ou do receptor”.
Segundo o palestrante, a Doutrina Espírita não estabelece contraindicação espiritual absoluta à recepção de órgãos. O perispírito, envoltório semimaterial que conecta corpo e espírito, se desvincula gradualmente após a morte, evitando qualquer transferência automática de traços espirituais ou morais. Mesmo nos casos em que haja alguma interferência vibracional passageira, a recomendação é o fortalecimento espiritual do receptor com preces, passes e acompanhamento fraterno. “Se recebido o órgão com amor, respeito e gratidão, todas as intercorrências podem ser transformadas em aprendizado”, complementa Marcos Alberto.
Ele também destaca que, quando o transplante representa a única possibilidade de salvar ou prolongar a vida de alguém, ele deve ser compreendido como instrumento da misericórdia divina. Negar a oportunidade por receios infundados seria desconsiderar a inteligência da vida e a presença da Providência. O Espiritismo, conclui o estudioso, valoriza a vida, respeita o livre-arbítrio e confia na lei de amor e progresso, reafirmando que tanto a doação quanto a recepção de órgãos são escolhas conscientes e fraternas que podem beneficiar a todos.
Para o pastor Alexssander Pessoa, da Igreja Metodista Wesleyana, a perspectiva evangélica também valoriza a vida e a solidariedade. “Nosso corpo é o templo do Espírito Santo e, em vida, o que fazemos deve ser para ajudar o próximo. Se em vida ou após a morte podemos doar algo que preserve a vida de alguém, não vemos problema nisso. Na nossa denominação, não há nenhuma contra indicação com relação à doação de órgãos ou de sangue”, afirma o pastor.
Ele reforça que a recepção de órgãos também não apresenta restrições: “A essência do Espírito não está em um órgão específico ou tipo sanguíneo, mas na consciência e convicção da pessoa. Portanto, não há impedimentos para receber órgãos; o que importa é preservar a vida sem prejudicar ninguém”. Sobre a diferença entre doar órgãos em vida ou após a morte, Pessoa diz que, para sua igreja, “o importante é o devido respeito ao procedimento e a oportunidade de salvar vidas, independentemente do momento em que a doação ocorre”.
Quando a doação é a única chance de salvar uma vida, a igreja vê o gesto como uma expressão concreta de amor e cuidado. “Se podemos ajudar alguém que está em situação terminal ou dependendo de um transplante, é algo importante e bom. Ajudar a prolongar a vida de um irmão ou de qualquer pessoa que precisa é um dever de generosidade”, diz Pessoa.
O pastor também aborda a relação da doação de órgãos com caridade e santidade: “Pode ser considerada um gesto de generosidade, mas não podemos atrelar a santidade a esse ato isoladamente. A santidade envolve a vida inteira de entrega e generosidade; a doação de órgãos é apenas uma expressão dela, não uma obrigação”.
Quanto às preocupações com a integridade do corpo após a retirada de órgãos, ele esclarece: “A Bíblia nos ensina que do pó viemos e ao pó retornaremos. O respeito ao corpo é essencial, mas ainda mais importante é respeitar a família no momento de luto. O cuidado com o corpo ajuda quem fica a processar a perda, mas não é o corpo em si que carrega a essência da pessoa”.
O pastor lembra ainda que não há um documento oficial da igreja limitando ou proibindo a doação de órgãos. “O manual ‘Assim Cremos’ da Wesleyana traz diretrizes gerais sobre generosidade e valor à vida, mas não há regras específicas sobre doação de órgãos”, explica.
Por fim, ele destaca o papel da fé no enfrentamento do processo de transplante. “Como comunidade de fé, oferecemos apoio, orações e assistência às famílias e pacientes. Entendemos que nossa vida está firmada em Cristo Jesus, e é Ele quem sustenta todos nos momentos difíceis. Além da ajuda prática, reforçamos a confiança de que Cristo já conquistou a vida, e que podemos acreditar que Ele continua segurando nossas mãos, mesmo diante da doença e da espera por um transplante. Também podemos crer que Deus usa a vida de médicos, enfermeiros e doadores para gerar vida em outras pessoas”, conclui.
Ala Infantil
No Brasil, crianças e idosos seguem as mesmas regras gerais para a doação de órgãos. A legislação atual não impõe limites de idade para quem doa ou recebe, mas estabelece protocolos rígidos baseados na viabilidade clínica dos órgãos e no consentimento familiar.
No caso das crianças, a doação só é possível após a morte encefálica, e desde que os responsáveis legais autorizem formalmente o procedimento. Como menores de idade não têm autonomia jurídica, nenhuma doação pode ocorrer sem autorização. Já os idosos podem ser doadores tanto em vida, como no caso da doação de um rim ou parte do fígado, quanto após a morte, desde que os órgãos estejam em bom estado. A idade avançada por si só não impede o ato de doar, desde que haja compatibilidade e condições clínicas adequadas.
Medula Óssea
O país registrou um avanço significativo na doação de medula óssea. Segundo o Ministério da Saúde, em 2024 o Brasil coletou 8% a mais de células de medula pelo Sistema Único de Saúde (SUS) em comparação a 2023. O número de doadores também aumentou, passando de 119 mil para 129 mil até novembro do último ano.
O transplante de medula óssea (TMO) é essencial no tratamento de cerca de 80 doenças, incluindo leucemias, linfomas, mielomas múltiplos, aplasia de medula e síndromes de imunodeficiência. O procedimento substitui a medula óssea doente por células saudáveis, restaurando a capacidade do organismo de produzir sangue e combater infecções.
Minas Gerais teve papel de destaque nesse cenário. A Santa Casa BH, maior hospital do Brasil em número de internações, realizou 31 coletas para o setor filantrópico e conquistou a segunda colocação no ranking nacional de centros que mais contribuíram com o Registro Brasileiro de Doadores Voluntários de Medula Óssea (REDOME). O local também realiza procedimentos de rim, fígado, coração e córnea. Em 2025, a instituição chegou a marca de 1000 pacientes atendidos.
No Brasil, o cadastro de novos doadores de medula óssea é permitido para pessoas entre 18 e 35 anos de idade. No entanto, aqueles que já estão cadastrados no REDOME (Registro Nacional de Doadores de Medula Óssea) podem ser chamados para doar até os 60 anos, desde que estejam em boas condições de saúde e não apresentem doenças impeditivas.
A hematologista do Instituto de Transplantes, Tamara Alves Carvalho Brito, afirma que a busca por doadores não aparentados depende de tecnologia de cruzamento genético: “O processo é feito em parceria com laboratórios especializados e com o Redome, que conecta os dados brasileiros a bancos internacionais. Quando surge uma compatibilidade, o doador é contatado para confirmar a disponibilidade e realizar exames adicionais.”
Conheça os principais órgãos doados no Brasil:
Rim
No Brasil, o rim é o órgão que mais passa por transplantes. Em 2024, foram realizadas 6.320 cirurgias desse tipo, número recorde que corresponde a cerca de dois terços de todos os transplantes feitos no país. Mesmo assim, a fila de espera continua extensa: segundo o Ministério da Saúde, mais de 42 mil pessoas aguardam por um rim. Essa alta demanda ajuda a explicar por que o transplante renal é um dos procedimentos mais urgentes no Sistema Único de Saúde,o maior sistema público de transplantes do mundo, responsável por mais de 85% dessas cirurgias, todas feitas de forma gratuita.
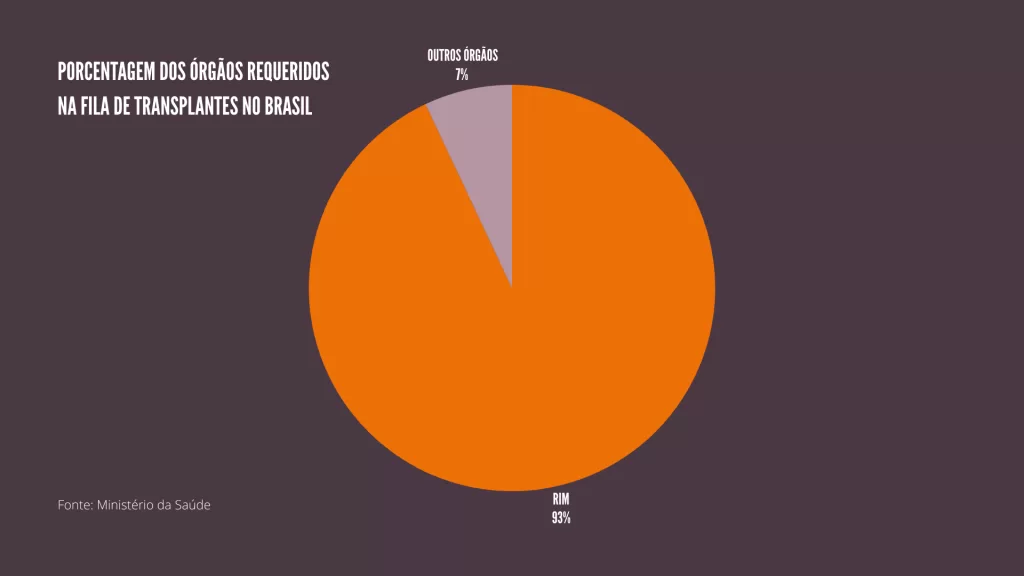
Crédito: Ministério da Saúde
A doação pode acontecer de duas maneiras. A mais comum é a de pacientes com morte encefálica confirmada, quando exames atestam a ausência total de atividade cerebral e a família autoriza a retirada dos órgãos e também existe a possibilidade de doar um rim em vida. Nesse caso, o doador costuma ser um parente próximo ou cônjuge, pessoas sem ligação familiar podem doar, mas precisam de autorização judicial.
Assim que o rim é retirado, ele é colocado em uma solução especial de preservação e levado ao hospital onde ocorrerá o transplante. Ao contrário do que muitos imaginam, o rim novo não substitui fisicamente os originais: ele é implantado na parte inferior do abdômen, conectado aos vasos sanguíneos e à bexiga, e começa a funcionar logo após a cirurgia.
O órgão não vai para qualquer paciente. Existe uma lista nacional de espera que é controlada pelo SUS, é considerado tipo sanguíneo, compatibilidade genética, peso e a gravidade do estado clínico. Se houver empate nesses critérios, vale a ordem de inscrição.
Depois da cirurgia, quem recebe um rim precisa seguir um tratamento contínuo com medicamentos imunossupressores para evitar a rejeição. Também é importante manter uma dieta equilibrada, controlar o sal, proteger-se do sol e manter as vacinas em dia, com esquemas adaptados para pessoas com imunidade reduzida.
Já o doador vivo, na maioria dos casos, leva uma vida normal com apenas um rim. O órgão restante se adapta e mantém a função necessária. Estudos mostram que essas pessoas têm expectativa de vida semelhante à média e, muitas vezes, passam a cuidar ainda mais da própria saúde.
Fígado
No Brasil, o fígado é o segundo órgão mais transplantado, ficando atrás apenas do rim. Em 2024, foram realizadas 2.454 cirurgias desse tipo, de acordo com o Ministério da Saúde. Apesar do número expressivo, ainda havia muitas pessoas na fila de espera. Esses dados mostram a importância do transplante de fígado dentro do Sistema Único de Saúde (SUS), que concentra mais de 85% dos procedimentos.
A doação pode acontecer de duas formas. A mais comum é a de pacientes em morte encefálica confirmada, quando exames comprovam a ausência total de atividade cerebral e a família autoriza a retirada dos órgãos. Há também a possibilidade de doação em vida, já que o fígado tem capacidade de regeneração. Nesses casos, um parente próximo ou cônjuge pode doar parte do órgão, e doações entre pessoas sem parentesco exigem autorização judicial.
Depois da retirada, o fígado é preservado em solução especial e levado ao hospital do receptor. O transplante substitui o órgão doente do paciente pelo fígado doado, que passa a exercer suas funções de forma imediata. O processo é delicado e exige uma logística rigorosa, já que o tempo de preservação é limitado.
A escolha de quem recebe o fígado segue critérios definidos pelo SUS em uma lista única nacional. São levados em conta fatores como tipo sanguíneo, peso, gravidade do quadro clínico e tempo de espera e em casos de urgência, como insuficiência hepática fulminante, a prioridade pode mudar para garantir a sobrevivência do paciente.
Após a cirurgia, quem recebe o fígado precisa tomar medicamentos imunossupressores por toda a vida, além de manter acompanhamento médico frequente. Esses cuidados são fundamentais para evitar rejeição e complicações. A rotina inclui ainda uma alimentação equilibrada, proteção contra infecções e adaptações em vacinas devido à imunidade reduzida.
No caso da doação em vida, o fígado do doador se regenera parcialmente em algumas semanas, permitindo que ele mantenha sua saúde sem grandes limitações a longo prazo. Pesquisas indicam que, com acompanhamento médico adequado, quem doa pode ter uma qualidade de vida semelhante à de pessoas que nunca passaram por cirurgia.
Coração
No Brasil, o transplante de coração não está entre os procedimentos mais frequentes, mas continua sendo um dos mais relevantes no cenário da doação de órgãos. Em 2024, o país realizou 440 transplantes cardíacos, conforme dados da Associação Brasileira de Transplante de Órgãos (ABTO) e do Registro Brasileiro de Transplantes (RBT) . Embora os números ainda estejam reduzidos em comparação aos rins,que por exemplo, alcançaram mais de 6 mil transplantes, isso reforça o papel vital que o transplante de coração representa para pacientes em estado crítico, com tratamento restrito a centros de alta complexidade.
A doação de coração só pode acontecer em casos de morte encefálica, quando o cérebro já não apresenta atividade, mas os órgãos ainda podem ser preservados. Mesmo que o paciente tenha manifestado em vida o desejo de ser doador, a autorização final depende da família e as pessoas com doenças transmissíveis, como HIV ou câncer em estágio avançado, não podem ser doadoras, segundo esclarecimento do Proadi-SUS.
O processo até que o coração chegue ao receptor segue etapas rigorosas: primeiro a constatação da morte encefálica, depois a notificação à Central de Transplantes, a autorização da família, a cirurgia de retirada e, por fim, o transporte do órgão até o hospital onde será realizado o transplante. Essa logística precisa ser rápida, já que o tempo de preservação do coração fora do corpo é bastante limitado.
Do outro lado da fila, estão pacientes com insuficiência cardíaca grave, muitas vezes sem resposta a outros tratamentos. Eles são inscritos em uma lista única, organizada pelo Sistema Nacional de Transplantes (SNT) e a ordem de prioridade leva em conta a gravidade do caso e a compatibilidade do órgão.
Após a cirurgia, os receptores precisam seguir cuidados contínuos: uso de imunossupressores para evitar a rejeição, consultas frequentes, reabilitação e manutenção de hábitos saudáveis. A expectativa de vida média após o transplante de coração é de cerca de 11 anos, mas pode variar.
LEIA TAMBÉM:
A deficiência intelectual no Brasil e o SUS





Adicionar comentário